Functie van de meniscus
Een intacte meniscus verdeelt druk bij belasten, zoals tijdens staan, rennen en draaien, en ontlast hiermee het kraakbeen. Zo wordt het kraakbeen beschermd tegen overbelasting en blijft het kraakbeen intact. Naast het verdelen van druk functioneert de meniscus ook als schokbreker en heeft deze een rol bij het stabiel houden van het kniegewricht. De meniscus bestaat voor het grootste deel uit collageen vezels, die het weefsel extra sterk maken (Messner & Gao J Anat 1998). Gezien de belangrijke functie van de meniscus is het beleid bij een mindere kwaliteit van de meniscus momenteel dat er zo min mogelijk gekozen wordt voor een operatieve optie. Het behouden van een minder mooie meniscus, inclusief de rest functie hiervan, is voor de meeste mensen belangrijker gebleken dan deze te verwijderen. Een meniscus van mindere kwaliteit wordt ook wel een degeneratieve meniscus genoemd.
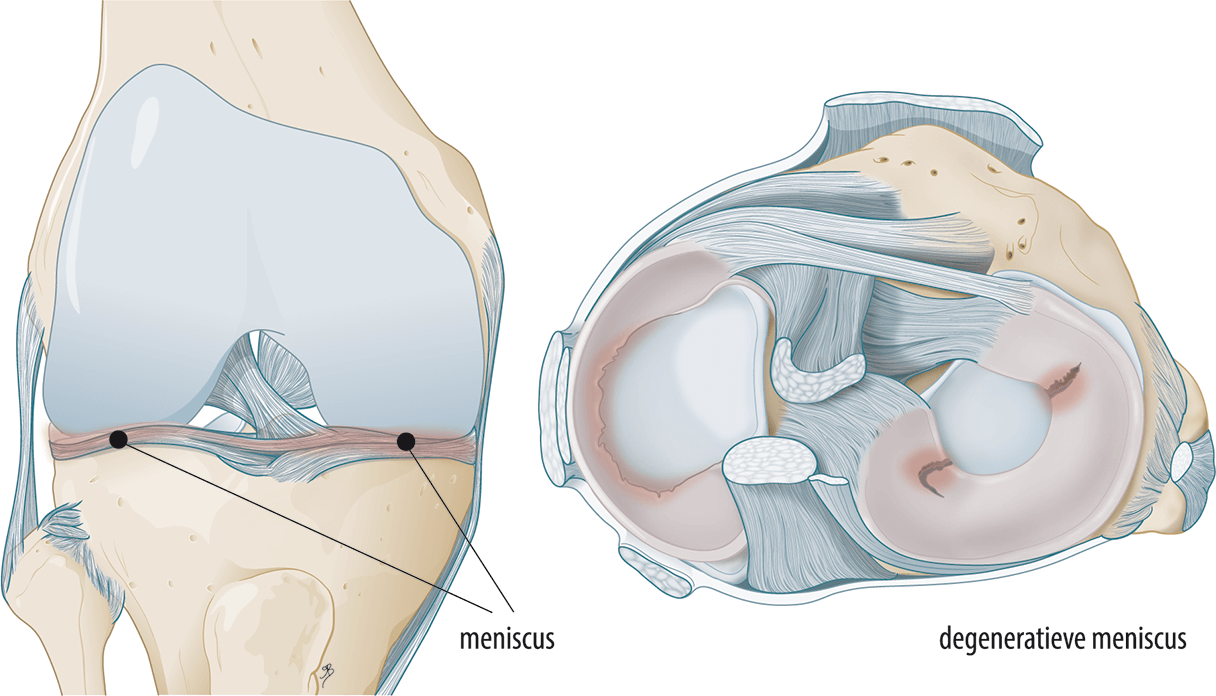
Een beschadigde meniscus wordt gezien als een voorstadium van knieslijtage
Geïllustreerd door Myrthe Boymans
Over deze aandoening
Oorzaken van verminderde kwaliteit van de meniscus
Door de jaren heen wordt de meniscus, net als andere weefsels in het lichaam, minder van kwaliteit. Het komt geregeld voor dat een meniscus er op beeldvorming verminderd sterk uit ziet, maar dat iemand toch geen klachten heeft. Een grote studie onderzocht een aantal jaar geleden het voorkomen hiervan en vond dat bij mensen jonger dan 40 ongeveer 4% een afwijking aan de meniscus heeft en dat boven de 40 jaar dit gemiddeld bij 19% van de mensen zo is (Culvenor et al 2019). Het is duidelijk dat met de jaren steeds meer mensen een minder mooie meniscus hebben.
Dit hóéft niet tot klachten te leiden, maar dat kan wel. Een degeneratieve meniscus leidt tot meer druk op de resterende meniscus en op het kraakbeen van de knie, waarbij beide weefsels hierdoor (extra) beschadigd en ontstoken kunnen raken (Fischenich et al. J Biomech 2015). Dit kan tot pijnklachten leiden. Een beschadigde meniscus wordt gezien als een voorstadium van knieslijtage. Bij knieslijtage, waarbij kraakbeen verminderd aanwezig is, is er vrijwel altijd ook een degeneratieve meniscus aanwezig.
Welke klachten geeft een degeneratieve meniscus?
Klachten die vaak worden genoemd door mensen met een degeneratieve meniscus zijn pijn, die in de hele knie of meer gelokaliseerd kan zitten, een niet lekker bewegende knie, klikken, haperen en zwelling van de knie. Afhankelijk van de aard van de degeneratieve meniscus kan er ook een gevoel bestaan van instabiliteit van de knie. Daarnaast vertellen mensen geregeld dat ze het idee hebben dat de spierkracht van het aangedane been is afgenomen.
Hoe herkent de specialist een degeneratieve meniscus?
Gebaseerd op het verhaal van iemand met klachten gecombineerd met leeftijd en lichamelijk onderzoek is een eerste inschatting van wat de reden van klachten is al te maken. Toch is vervolgonderzoek belangrijk om de verschillende oorzaken van knieklachten goed uit elkaar te kunnen houden en te komen tot een behandeladvies.
Aanvullend onderzoek
Röntgenfoto
Een röntgenfoto, die gemaakt wordt van iemand met puur een degeneratieve meniscus, is meestal normaal. Ook kan het zijn dat er net wat minder afstand te zien is tussen het bovenbeenbot en het onderbeenbot, en dat het lijkt of het kraakbeen dunner is geworden, maar dat uiteindelijk toch de reden voor de versmalling de degeneratieve meniscus is.
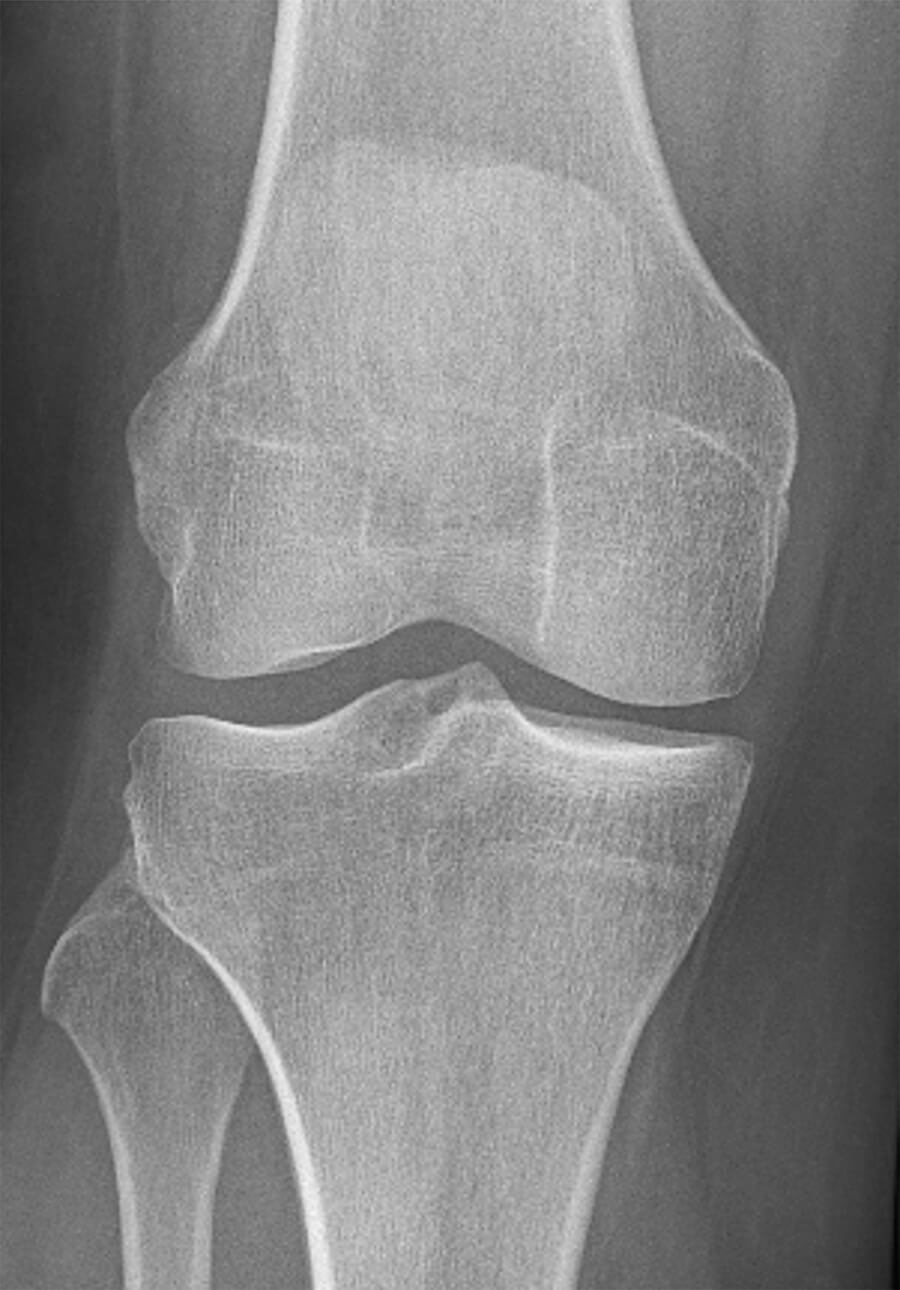
Normale röntgenfoto van de knie, zoals te verwachten bij een degeneratieve meniscus
MRI scan
Of een MRI zinnig is bij een verdenking op een degeneratieve meniscus is de vraag. Als een röntgenfoto er normaal uit ziet en iemand heeft toch klachten van de knie, die terug te voeren zijn op het gewricht, dan is de kans op een degeneratieve meniscus erg groot. Zeker als het gaat om iemand die ouder is dan 40 jaar. Er wordt dan ook terughoudend gebruik gemaakt van een MRI. De specialist zal met u bespreken of het voor u toch zin heeft er een te maken als de meniscus verdacht is.
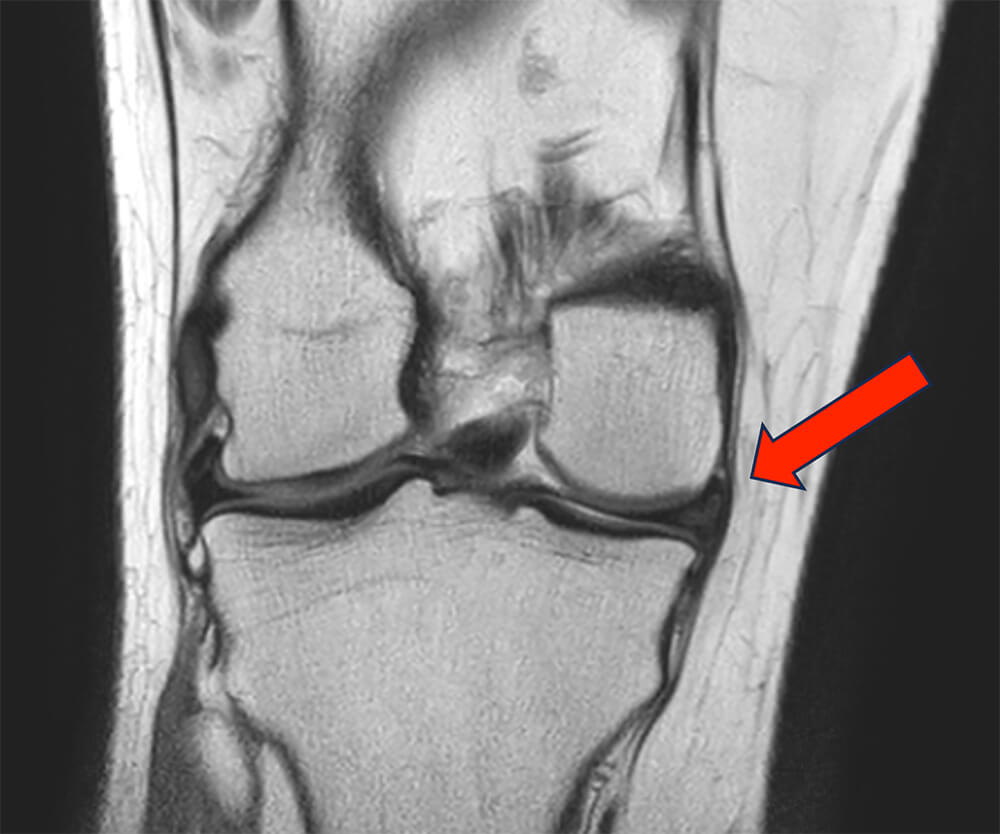
Degeneratieve meniscus aan de binnen / achterzijde van de knie (zie rode pijl), de meest voorkomende plek van degeneratie.
Welke behandelmogelijkheden zijn er voor een degeneratieve meniscus?
Geregeld hebben mensen het idee dat bij een degeneratieve / beschadigde meniscus dat ze geopereerd moeten worden. Dat is geen gek idee, maar klopt niet (meer). Jaren geleden werd er namelijk veel geopereerd aan een meniscus bij degeneratie. Er werden echter een aantal goed uitgevoerde studies gepubliceerd, die lieten zien dat een meniscus operatie lang niet altijd leidt tot een betere uitkomst dan niet opereren (Wijn et al, Osteoarthritis Cartilage 2023, Visser et al Ned Tijdschr Geneesk 2021). Vandaar dat richtlijnen zijn aangepast en dat een operatie veel minder snel zal worden voorgesteld dan jaren geleden. Momenteel staat het er zo voor dat als een niet-operatieve aanpak nog steeds leidt tot hinderlijke klachten, dat dan in overleg met knieorthopeden een operatie alsnog wordt overwogen.
Wel of niet belasten?
Het is helemaal niet nodig om bij een degeneratieve meniscus zo min mogelijk te doen om de knie te ontzien. Het is juist heel verstandig zo veel mogelijk wel te doen, omdat de knie daar soepeler en zo gesmeerd mogelijk van blijft. Daarnaast zorgt bewegen ook zo goed mogelijk voor het behoud van spierkracht, al zal deze hoe dan ook wat afnemen. Bij bewegen is wat irritatie van de knie helemaal niet erg, maar pijn moet het tijdens en na belasten niet extra gaan doen.
Selecteer een behandeling
Oefentherapie
Gemiddeld zijn de bovenbeenspieren bij mensen met een degeneratieve meniscus minder sterk dan het niet aangedane been. Waarschijnlijk komt dit door pijn ontwijken en compenseren. Ook lijkt het erop dat een verminderde spierkracht een risicofactor is voor het door ontwikkelen van de knie naar knielslijtage met kraakbeenafname (Berg et al. Arthritis Care Res 2022). Alle reden dus om bij een degeneratieve meniscus de spieren van het bovenbeen te trainen en sterker te maken.
Te verwachten is dat zeker 80% van de mensen behoorlijke verbetering ziet na het trainen van de bovenbeenspieren na 3 maanden (Stensrud et al JOSPT 2012). Het is aan te raden zo te trainen dat de knie na afloop van de training niet / nauwelijks gaat reageren met zwelling of extra pijn. Een pijn score van 4 op een schaal van 10 is het maximale tijdens en na het trainen wat aanvaardbaar is. Is de pijn meer dan dat of wordt de knie extra dik na het trainen, dan is verlichten van de oefeningen slim. Meestal wordt dit gedaan door de belasting te laten afnemen of de hoek van waaruit kracht gezet wordt te verkleinen (meer vanuit een wat minder gebogen knie strekken tegen weerstand).
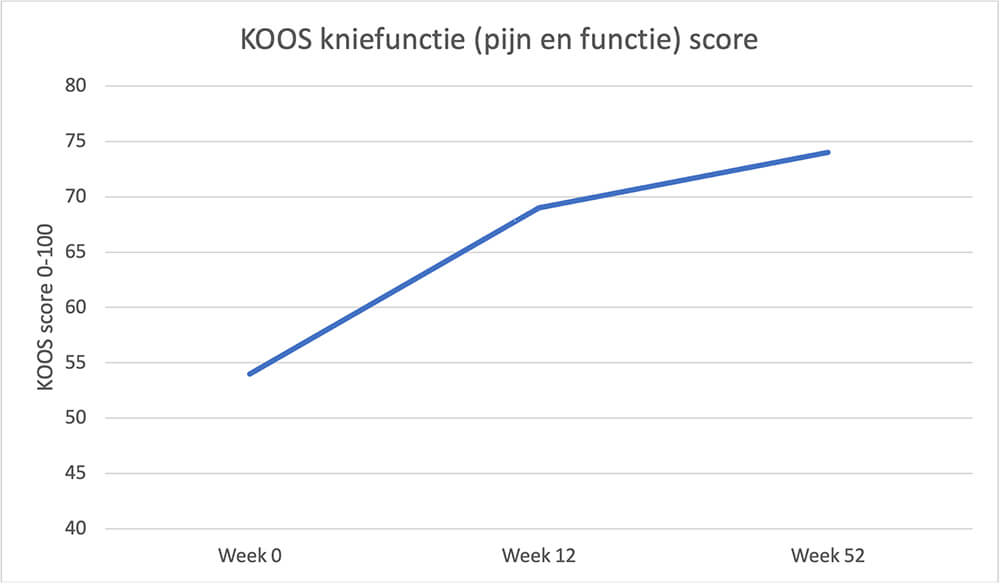
Verloop van de KOOS score na oefentherapie (2x per week) bij een degeneratieve meniscus naar Kise et al. BMJ 2016.
Sommige mensen vinden het prettig zelfstandig thuis te trainen. Anderen trainen graag onder begeleiding van een fysiotherapeut. Ook zijn er online trainingsprogramma’s te vinden om zelf te trainen, maar met hulp van een kundige fysiotherapeut. Bezoek de website kniepijnvrij.nl voor concreet advies betreft training. Op deze website zijn filmpjes te vinden met oefeningen voor de spieren toegespitst op de knie.
Voorbeelden van oefeningen om de bovenbeenspieren te versterken bij een degeneratieve meniscus
Gewichtsverlies
Klachten van een degeneratieve meniscus kunnen deels in stand worden gehouden door teveel gewicht. Er is een duidelijke relatie tussen gewicht / hoger vetpercentage en klachten van de knie. Waarschijnlijk leidt minder druk op de knie tot het ontlasten van de knie en dit vertaalt zich uiteindelijk in minder ontsteking. Pijn bij een degeneratieve meniscus is voor een groot deel te verklaren door ontsteking, die gepaard gaat met de mindere kwaliteit van het meniscus weefsel. Om deze reden is gewichtsverlies ook voor een degeneratieve meniscus aan te raden i.c.m. aanpassing van het dieet. Dit wordt hieronder toegelicht.
Uit een recent literatuuroverzicht werd duidelijk dat drie soorten van gewichtsverlies het beste hielpen bij klachten van artrose:
- Laag calorische maaltijden in combinatie met oefentherapie (bewegen en krachttraining)
- Intensief gewichtsverlies samen met oefentherapie (Panunzi 2021 Obesity Rev).
- In uiterste gevallen is een maagverkleining te overwegen (uiteraard niet iets om mee te starten). Dit alleen als maximale pogingen betreft punt 1) en 2) niet hebben geholpen.
Enkele (Engelstalige) tips om geleidelijk gewicht te verliezen zijn hier te vinden. Onderneem nooit interventies tot zwaar gewichtsverlies zonder gediplomeerde begeleiding. Contacteer altijd een (sport)diëtist die je kan begeleiden in dit proces om je algehele gezondheid te bewaken, samen met je huisarts.
Aanpassing van dieet
Bestandsdelen voeding
Eiwitten
Eiwit inname is onder andere belangrijk om spierfunctie optimaal te houden en zelfs te verbeteren. Eventueel kunnen hiervoor essentiële aminozuren worden toegevoegd aan het dieet. Ook is de inname van Whey eiwitten nuttig, zeker in combinatie met krachttraining leidt dit tot meer toename van spiervolume en daardoor tot minder gewrichtsklachten.
Voedingsmiddelen van goede eiwitbronnen zijn bijvoorbeeld: mager wit vlees/kip/vis, kwark.
Vetten
Vetten zijn nuttig voor meerdere functies in het lichaam. Toch zijn dierlijke vetten uit met name rood vlees minder verstandig om in flinke mate tot je te nemen, omdat hierin behoorlijk veel omega-6 voorkomt en dat hierdoor de hoeveelheid ontsteking, ook in het gewicht, toeneemt.
Koolhydraten
Minderen in de hoeveelheid koolhydraten is een van de mogelijkheden om de totale calorische Intake te verminderen. Het gaat niet op minder koolhydraten op zich maar om de totale hoeveelheid calorieën die je inneemt. Als je koolhydraat inname gaat reduceren, kies dan zeker altijd voor de volkoren variant. Deze bevat veel meer vitaminen, mineralen en voedingsvezels waardoor je meer goede voedingsstoffen binnen krijgt en ook langer verzadigd zal zijn.
Voedingsmiddelen die aan te raden zijn: volkoren pasta, volkorenbrood, zilvervliesrijst, volkoren couscous.
Vezels
Vezels hebben effect op het microbioom van de darmen, waardoor ontsteking in het lichaam wordt geremd. Voldoende intake van vezels is daarom gewenst om ontsteking in het gewricht te kunnen remmen.
Voedingsmiddelen: volkoren graanproducten, groenten, fruit, peulvruchten.
Omega-3
Een dieet rijk aan Omega-3 is verstandig omdat Omega-3 ontsteking in een gewricht remt. Bekijk hier een overzicht in welke producten Omega-3 te vinden is.
Een samenvatting van producten met veel Omega-3 is: makreel / botervis / sardien / haring / rivierpaling / zalmforel, walnoten / pecan / pistache / pinda, lijnzaad / maanzaad / sesamzaad, koolzaadolie / sojaolie / olijfolie, groene kool, spinazie, spruitjes, granen.
Omega-6
Omega-6 zorgt voor extra ontsteking van gewrichten. Omega-6 wordt onder andere gevonden in dierlijke vetten, zoals in rood vlees, maar ook in zonnebloemolie.

Pijnstilling
Pijn van een degeneratieve meniscus kan worden geremd met paracetamol en met ontstekingsremmende medicatie (Buchbinder et al. Br J Sports Med 2016). Uiteraard geldt dat hoe minder medicatie genomen wordt, dit beter is voor het lichaam. Voor slechte dagen of als de klachten fors zijn ontkomen we soms niet aan pijnstillers. Paracetamol heeft duidelijk minder kans op bijwerkingen dan een ontstekingsremmer (NSAID). Het is daarom aan te raden met paracetamol te beginnen. Als dit weken achter elkaar wordt genomen is het verstandig om te overleggen met een arts voor alternatieven. Een ontstekingsremmer kan het beste zo nodig worden gebruikt, of maximaal dagen achter elkaar. Ook hier geldt dat als de pijn zo hevig is dat de NSAID langer dan een week vereist is, dat dan overleg met een arts gewenst is. Pas op met de NSAID als u ouder bent dan 50-60 jaar. Dan kan het aan te raden zijn er een maagbeschermer bij te gebruiken.
Injecties
Er zijn maar weinig studies gedaan naar de behandeling van een degeneratieve meniscus en ook betreft injecties kunnen we maar gebruik maken van een beperkt aantal studies. Voor de praktijk worden voor advies voor u deze studies meegenomen samen met studies naar het effect van injecties op knieslijtage. Daarover zijn veel meer studies verricht.
Corticosteroïden
Het doel van een injectie met corticosteroïden is om een ontstekingsreactie, die het gevolg is van de degeneratieve meniscus, te remmen. Omdat de ontstekingsreactie leidt tot pijn, gaat het er bij deze injectie uiteindelijk om pijn te kunnen remmen.
Het effect van een injectie met corticosteroïden lijkt beter voor alleen een degeneratieve meniscus, dan wanneer ook het kraakbeen is aangetast, zoals bij knieslijtage. Gemiddeld zegt ongeveer 80% van de mensen dat de klacht behoorlijk of flink verminderd zijn twee weken na een injectie. Ongeveer de helft van het totaal aan mensen geeft aan het effect maandenlang aanhoudt. Hoe beter de klachten afnemen in de eerste twee weken, hoe groter de kans dat het effect meer langdurig is (Byrne et al. Clin Radiol 2019).
Toch kunnen injecties met corticosteroïden ook bijwerkingen hebben, zoals kortdurend opvliegers en een gejaagd gevoel, zodat er terughoudend moet worden opgetreden met het herhaald zetten van deze injectie. Bij geregeld gebruik kan het zelfs zo zijn dat het kraakbeen van de knie van mindere kwaliteit wordt.
Hyaluronzuur
Een injectie met hyaluronzuur leidt bij een degeneratieve meniscus via indirecte stofwisselingswegen tot een vermindering van ontsteking in de knie, verbeterde smering van de knie en remt de afbraak van bouwstenen van de meniscus en kraakbeen (Berton et al. J Clin Med 2020). Het effect hiermee is dat de knie minder pijnlijk wordt en beter functioneert. De meniscus wordt echter niet gemaakt en het effect is gedeeltelijk, klachten zullen hiermee minder worden, maar niet verdwijnen. Om een inzicht te geven in het verloop van de klachten, hieronder een grafiek die het verloop van klachten tussen dag 0 en dag 60 na de injectie weergeeft. Hierbij is de SF36 score een functiescore van hoe goed de knie het doet en hoeveel pijn er bestaat (een hogere score is beter dan een lage). Vaak blijven klachten na een injectie met hyaluronzuur tot 6-9 maanden verminderd na de injectie. Daarna kan deze eventueel worden herhaald. Een injectie met hyaluronzuur wordt heel geregeld niet vergoed door de verzekering.
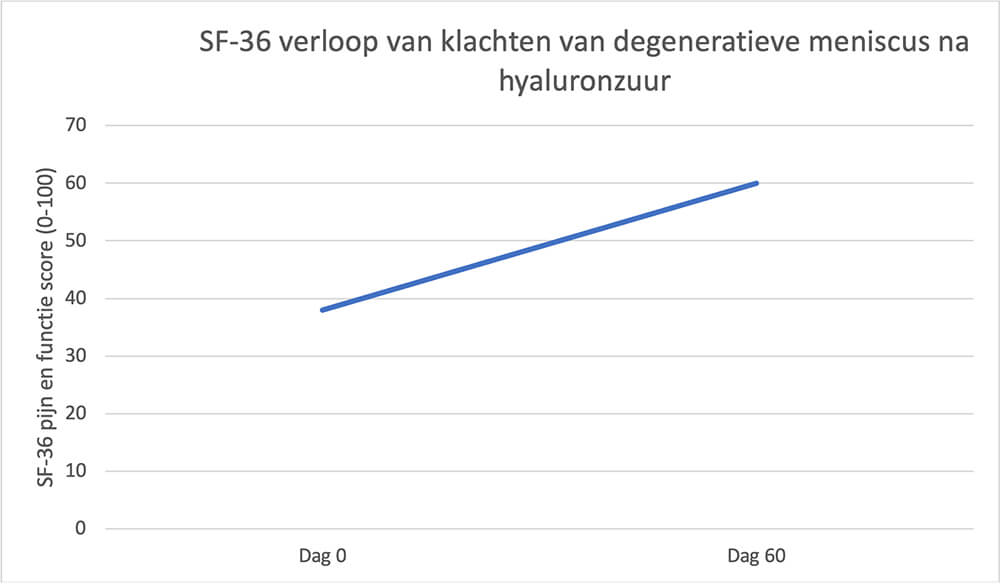
Verloop functie en pijn na injectie met hyaluronzuur voor een degeneratieve meniscus (Berton et al. J Clin Med 2020).
Plaatjes-rijk plasma (PRP)
Een injectie met plaatjes-rijk plasma betekent een injectie met het plasmadeel van uw eigen bloed. Hiervoor wordt bloed afgenomen dat wordt geconcentreerd in een apparaat onder steriele omstandigheden. Ongeveer 30 minuten na afname wordt het plasma met geconcentreerde stofjes in de knie geïnjecteerd na verdoven. Deze injectie wordt geregeld voor knieslijtage toegepast en er zijn daarvoor meer dan 25 studies verschenen (Belk et al. Arthroscopy 2023). De werkzaamheid van een injectie met PRP is voor de degeneratieve meniscus, net als voor knieslijtage, gebaseerd op het remmen van ontsteking, die gepaard gaat met de mindere kwaliteit van de meniscus (Alessio-Mazzola et al. Sports Health 2021). De meniscus wordt door de injectie niet gemaakt. Wat er op microniveau gebeurt binnen de knie, namelijk het remmen van ontsteking, staat in meer detail uitgelegd onder “Wist u dat” op deze website.
Te verwachten is dat de injectie na een aantal weken gaat werken (gemiddeld rond 6 weken) en dat daarna de klacht langzaam afneemt met het dempen van de ontsteking. We adviseren een tweede injectie met PRP 6-12 weken na de eerste injectie. De verbetering houdt 6-12 maanden aan bij het grootste deel van de mensen, waarna de klacht weer langzaam toeneemt. Het is mogelijk de injectie te herhalen als deze beviel. Dat kan voor de lange termijn geen kwaad voor de knie, i.t.t. tot de kans die hierop bestaat bij het herhaaldelijk injecteren met corticosteroïden. De injectie met PRP (waarbij wij gebruik maken van een machine die bloed concentreert van Arthrex, (een producent)) wordt bij ons ook wel een ACP (autologous conditioned plasma) injectie genoemd, naar de naam die Arthrex eraan geeft. Reken erop dat de injectie door verzekeraars niet wordt vergoed. Navragen is echter altijd verstandig.
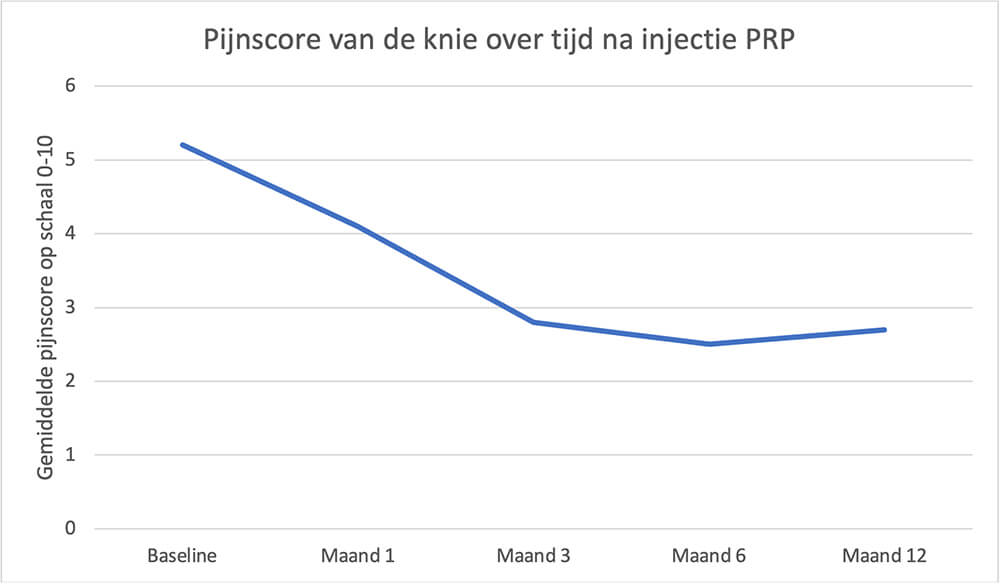
Gemiddelde pijnscore na injectie met PRP voor klachten van een degeneratieve meniscus (Alessio-Mazolla et al. Sports Health 2021)
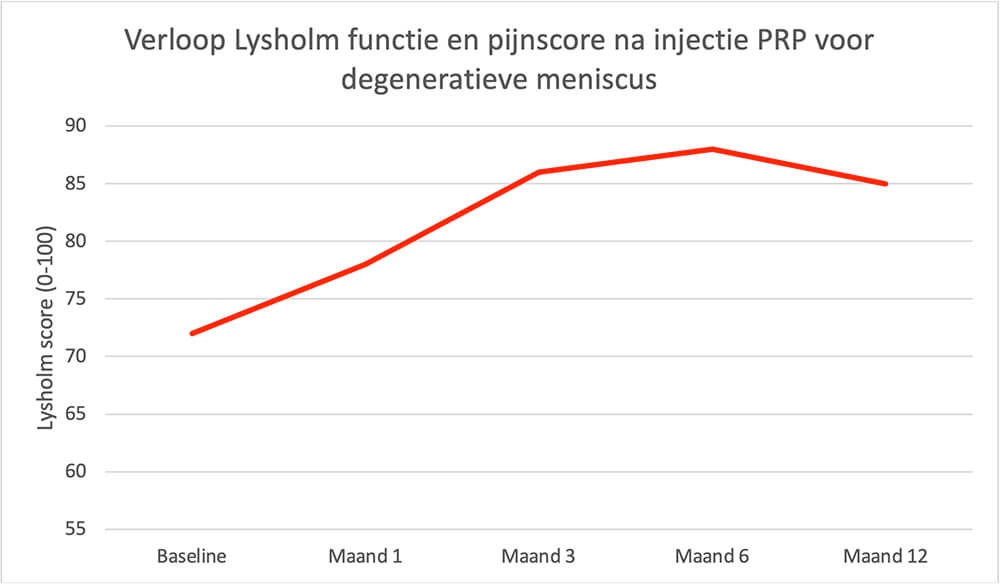
Verloop van de Lysholm functie en pijnscore na een injectie met PRP (Alessio-Mazzola et al. Sports Health 2021).



